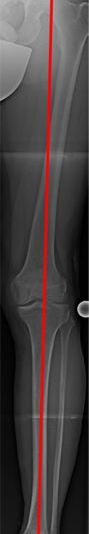
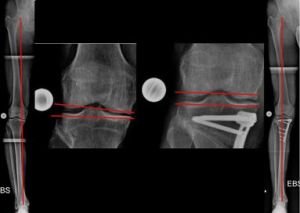
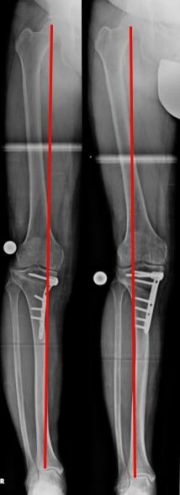
Die Linie, die Hüftkopfmitte und Sprunggelenksmitte verbindet, ist die mechanische Achse (MA) eines Beines (Bild 1a). Durch die MA wird das Knie in ein inneres (medialen) und äußeres (medialen) Kompartiment geteilt.
Sie verläuft im Normalfall durch die Mitte (Zentrum) des Kniegelenkes und führt dort zu einer Lastverteilung, die zu 75% die Innenseite und zu 25% die Außeneite des Gelenkes trifft.
Dies ist die „normale“ Lastverteilung zwischen dem inneren und äußeren Kompartiment des Knies.
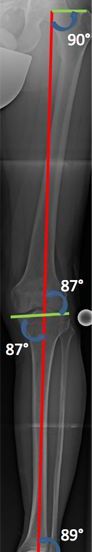
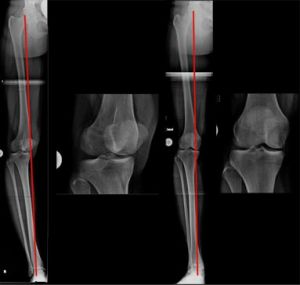
Zur Befundung einer Röntgenaufnahme des gesamten Beines gehört, zwingend, auch die Vermessung der Gelenkorientierungswinkel. In Bezug auf das Kniegelenk ist der innere, obere Schienbeinwinkel ausschlaggebend.
Hierzu wird der innenseitige Winkel zwischen Schienbeingelenkfläche und Schienbeinlängsachse gemessen. Daraus ergibt sich die Ausrichtung der „Kniebasislinie“. Die Normgröße beträgt 87°. In der Praxis, sh. „komplexere Fallbeispiele“ sind hier bestimmte Abweichungen tolerabel.
WAS IST EINE ACHSFEHLSTELLUNG?
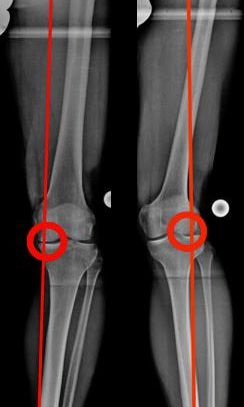
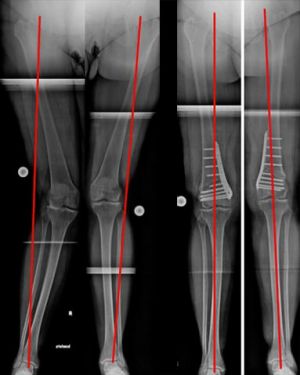
Verläuft die MA innenseitig (O-Bein) oder außenseitig (X-Bein) des Zentrums, entsteht eine unphysiologische Belastung des jeweiligen Kompartimentes.
Diese prädestiniert zu einer vorzeitigen Abnutzung dieses Gelenkanteiles: der medialen oder lateralen Kniearthrose. Den abweichenden Verlauf der MA nennt man Fehlstellung (O-X).
Diese äußert sich, anatomisch, durch degenerative Veränderungen des überlasteten Innen- oder Außenmeniscus (Erweichung, Rissbildung) und flächige Aufrauhung, Ausdünnung der Knorpelschicht bis zur vollständigen Abnutzung.
Dabei kommt es dann auch zu einer Zunahme der Fehlstellung.
Abweichender Verlauf der MA, links innenseitig (O-Bein), rechts außenseitig (X-Bein) und die dadurch entstehende Überbelastung (Bild 1b).
SYMPTOME
Belastungsabhängige Schmerzen über der überlasteten Innen- oder Außenseite des Gelenkes sind meistens das erste Symptom. Liegen bereits Meniscusschädigungen vor, kommen Schmerzen bei Drehbewegungen oder das Gefühl das im Knie etwas „verspringt“ hinzu, eventuell auch Blockaden. Bei fortschreitender Ausdünnung der Knorpelschicht entstehen Reibungsgeräusche und das Gefühl der Instabilität.
Bei ausgeprägteren Fehlstellungen meldet sich häufig nicht der Kniegelenkspalt (Meniscus) als Erstes. Wenn ein Bein deutlich aus dem Lot ist wird das Knie beim Gehen und Laufen nach Außen (O-Bein) oder Innen (X-Bein) gedrückt. Bänder werden überdehnt, der Muskelapparat versucht dagegen zu halten und übermüdet.
Schmerzen außenseitig an Oberschenkel und Hüftregion sind häufig Folge einer X-Beinfehlstellung. Paradoxerweise können sich O-Beinbeschwerden primär an der Außenseite bemerkbar machen, da hier Bandstrukturen gedehnt werden. Der Patient spricht über „Beinschmerz“, nicht über Kniebeschwerden.
Befragung (sh. „Beinschmerz“), Betrachtung des Beines und klinische Untersuchung des Gelenkes bilden den Grundstein.
Die Röntgenaufnahme des gesamten Beines, im Stehen, ist unabdingbar. Ihre Analyse zeigt, über das Ausmaß der Fehlstellung, wie die Lastverteilung im Knie stattfindet und inwiefern die Knorpelschicht ausgedünnt ist. Dabei werden spezifische Winkel ausgemessen (Bild 1c) anhand welcher das weitere Vorgehen geplant werden kann.
Die Kernspintomografie (MRT) ist eine sehr wichtige, ergänzende Untersuchung. Neben Anamnese und klinische Untersuchung hilft Sie über Sinn oder Überflüssigkeit einer zusätzlichen endoskopischen Behandlung des Kniegelenkes zu entscheiden.
Diese ist immer dann sinnvoll wenn freie Lappenrisse des Meniscus, abgelöste Knorpelfragmente oder umschriebene Knorpeldefekte festgestellt werden.
Asymmetrische Einlagen, die eine Austarierung der Lastverteilung bezwecken sollen, können, ebenso wie Orthesen („Unloader“), eine subjektive Linderung herbeiführen. Sofern eine Fehlstellung vorliegt, verhindern sie jedoch nicht den Prozess der fortschreitenden Arthrose.
Das Prinzip der Umstellungsosteotomie ist die Lastumverteilung durch Veränderung des Verlaufs der mechanischen Achse.
Bei der vorbeugenden Beinbegradigung wird die Achse im Normbereich zentriert.
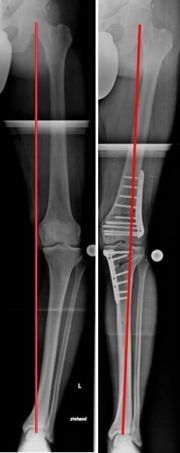
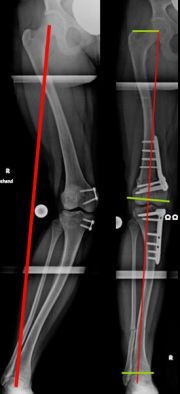
Beispiel einer aufklappenden Osteotomie, kniegelenksnah, am Schienbein bei O-Beinfehlstellung. Die MA wurde zentriert, da noch keine Schädigung des Gelenkes vorlag (Bild 2).
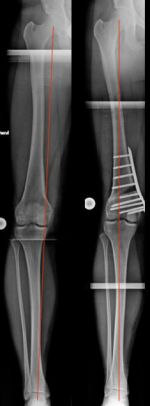
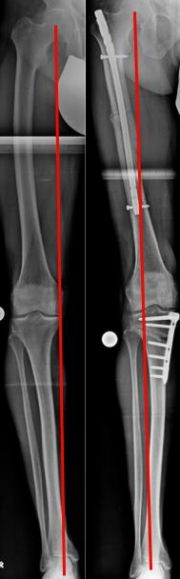
Zuklappende Osteotomie, kniegelenksnah, am Oberschenkel bei X-Bein (Bild 3).
Individualisierte Vorgehensweise beim O-Bein (Bild 4). Infolge einer Verletzung der kniegelenksnahen, innenseitigen Wachstumsfuge resultierte dort eine diskrete Beinverkürzung mit O-Beinfehlstellung. Durch das aufklappende Verfahren wurden sowohl Beinlänge wie –achse ausgeglichen.
Sind allerdings schon Knieschäden vorhanden ist das Ziel ein anderes. Die kranke Seite „darf bleiben“. Dafür darf sie, in Zukunft, weniger als die normale Last tragen. Die gesunde Seite sollte dafür, angemessen, mehr tun, damit die Gesamtleistung wiederhergestellt wird.
„Das Kniegelenk als Wippe, Waage“
Zum besseren Verständnis sollte man sich, bei der Betrachtung des Beines eine Wippe am Knie vorstellen. Ziel einer Lastumverteilung ist es diese Wippe auszubalancieren. Dies wird in Bild 2 dargestellt.
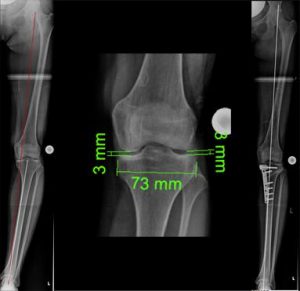
Die Abbildung links (Bild 5) zeigen eine innenseitige Gelenkspaltverschmälerung durch Ausdünnung des Knorpels bei innenseitig fehlverlaufender MA (O-Bein). Die Wippe ist nach Innen umgeschlagen.
Mit der Osteotomie soll die MA nach außen verlagert werden, damit die Waage angehoben wird. Dies wird erst stattfinden wenn wir die Achse der Wippe erreicht haben.
In einer im Mai, 2016 publizierten, prospektiven Studie konnten wir, nach Analyse von 150 Fällen, nachweisen, dass das coronare Hypomochlion, die Achse der Wippe, sich nicht im Zentrum des Kniegelenkes befindet, sondern bei 2° X-Stellung (Valgus).
Ref.: „The coronal hypomochlion – a tipping point of clinical relevance when planning valgus producing high tibial osteotomies” (E. Heijens, P. Kornherr, C. Meister – Bone and Joint Journal 2016;98B:628-33)
Wird dieser Punkt nicht erreicht, findet keine Lastumverteilung statt und die „kranke Seite“ würde sich nicht wohlfühlen.
Es klingt erstmal erschreckend, dass aus einem O-Bein ein X-Bein, oder vize versa, gemacht werden muss. Dabei ist zu Bedenken, dass auch bei der Versorgung mit einem künstlichen Gelenk das Bein begradigt werden muss (!!), damit die Prothese physiologisch belastet wird und nicht durch Hebelkräfte frühzeitig auslockert.
Aber ja, besteht eine innenseitige Arthrose bei O-bein muss die Osteotomie 2-4° weitergehen als die Prothese. Beim X-Bein ist, nach Hypomochlion-Erkenntnis, mit 0° bereits die erwünschte Überkorrektur erreicht.
Insbesondere beim O-Bein ist es klar, dass eine Korrektur auch kosmetisch akzeptabel sein muss. Das wird bei MA-veränderungen über 4° Valgus (X) hinaus kritisch.
Zur Vermeidung unerwünschter Überkorrekturen werden wir mit einer weiteren Herausforderung konfrontiert:
„Das Gelenkspiel“ am Beispiel der innenseitigen Kniearthrose beim O-Bein.
Die Wippe schlägt nur unter Belastung „um“. Wir müssen die Situation an einem Röntgenbild des gesamten Beines, im Stehen, unter Belastung, analysieren und die notwendige Veränderungen anhand dessen planen. Dabei liegt das Ziel in einem engen Korridor (2-4° „X“).
Während des Eingriffes ist das Bein jedoch nicht belastet. Der Patient „liegt“ auf dem Operationstisch. Und sein Bein hat nicht die gleiche Form wie das uns zur Planung vorliegende Röntgenbild.
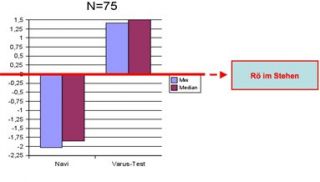
Untersuchungen an 75 operierten Patienten belegten diese Logik (siehe Bild 6). Die rote Linie „nullt“ die Achsverläufe wie sie vor der Operation, anhand der Röntgenbilder der Beine, im Stehen, ermitteln.
Die linke, negative, Säule zeigt an welche Werte, zu Beginn der Operation, ermittelt werden.
Die rechte Säule gibt die Werte an die sich, auf dem Operationstisch, bei innenseitig Zuklappen (Extrembelastung) des Kniegelenkes ergeben.
Der „Spielraum“ beträgt somit mehr als 3°.
Man kann diese Herausforderung gut, wie folgt, beschreiben: Sie bekommen den Auftrag einen Baum zu begradigen. Die Maßnahme erfolgt in der Werkstatt. Danach wird der Baum wieder in Landschaft und Windbelastung gestellt….
Der Zielkorridor bei Korrekturosteotomien hat eine Weite von 2° (2-4° Valgus).
Jedes Knie ist anders: Individualität
Ob eine Wippe sich nach der Operation bildlich bewegt ist weder entscheidend noch vorhersagbar. Über das Stattfinden der Lastumverteilung entscheidet der neue Verlauf dem MA. Das Ergebnis ist nicht davon abhängig ob ein Gelenkspalt „aufgeht“. Wichtig ist lediglich, dass die neue MA die Achse der Wippe erreicht.
Wenn dies der Fall ist reagieren Gelenke individuell, abhängig von der Beschaffenheit des Innenbandes. Gibt es nach, gleicht sich die Wippe aus und führt, bei Waagenneigungen von z. B. 4° Anlass zum Umschlagen der Wippe. Unerwünschte Überkorrekturen. Ist das Band sehr straff, findet dies nicht straff.
Da die Beschaffenheit des Bandes, in unvorhersagbarem Maße, während der Operation gestrafft wird, sind Messungen vor der Operation nicht aufschlussreich.
Das Gelenkspiel muss erneut gemessen werden, wenn die operative Massnahme vollzogen ist und bevor sie fixiert wird. Das heißt: Während der Operation. Auf Statistiken basierte Formeln werden der individuellen Situation nicht gerecht.
Dynamische, intraoperative Belastungssimulation
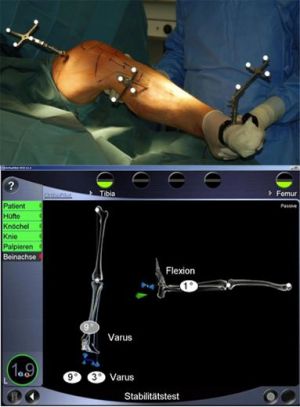
Seit 2004 benutzen wir, routinemäßig, die Navigation. Sie ergänzt unsere Messtechnik während der Operation, indem sie es uns ermöglicht zu jedem erwünschten Zeitpunkt während des Eingriffes, die MA und das sich individuell ändernde Gelenkspiel auf dem Monitor darzustellen.
Nach Analyse von mehreren hundert Operationsdateien, Röntgenbilder vor und nach Operationen, ermöglicht sie es uns seit vielen Jahren die Belastung des Beines während der Operation am liegenden Patienten zu simulieren. Die Bedeutung dieser individuellen Messungen steigt mit dem Ausmaß der behandelten Arthrose und der Größenordnung des vorbestehenden Gelenkspiels.
Die geringe Anzahl der unerwünschten Überkorrekturen, 1,5% bis 2010, konnte mit den Erkenntnissen nicht ausgeschlossen, aber halbiert werden. Fortschritte erzielt man nicht durch Ausruhen auf 98,5% guten Ergebnissen.
Mithife zweier im Bein fixierten Sensoren wird ein Bein „eingelesen“. Auf dem Monitor wird der aktuelle Verlauf der MA wiedergegeben (Bild 7).
Fallbeispiele der gelenkerhaltenden Arthrosebehandung durch lastumverteilende Korrekturosteotomie
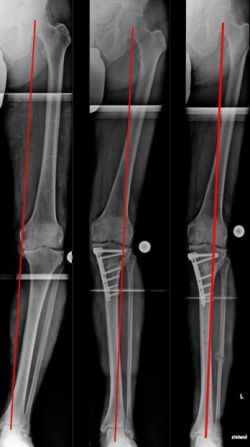
Aufklappende Korrekturosteotomie, kniegelenksnah am Schienbein, bei O-Bein und innenseitige Arthrose. Der „offene“ keil füllt sich im Rahmen der Callusbildung mit körpereigenen Knochen auf (Bild 8).
Beidseitige, zuklappende Korrekturosteotomie, kniegelenksnah am Oberschenkel bei X-Bein und fortgeschrittener Arthrose (Bild 9).
Bemerkenswert ist die „Öffnung“ des äußeren Gelenkspaltes, am rechten Bein, durch die Lastumverteilungsmaßnahme. Korrekturen wie diese adressieren nicht nur Knie- sondern auch Beinschmerz.
Sie dienen gleichzeitig der Vereinfachung einer später eventuell notwendigen Versorgung mit einer Gelenkprothese.
KOMPLEXERE FALLBEISPIELE
Aus der Analyse des Röntgenbildes kann sich ergeben, dass es nicht opportun ist eine Fehlstellung mit „nur“ einer Osteotomie zu korrigieren. Maßgeblich ist hier die resultierende Kniebasislinie, nach Korrektur. Hierzu wird der innenseitige Winkel zwischen Schienbeingelenkfläche und Schienbeinlängsachse gemessen.
Dieser sollte, insbesondere bei jungen Patienten und nocht nicht zu sehr arthrotisch veränderten Gelenke zwischen 92 und 87° liegen, damit der Schienbeinkopf physiologisch belastet wird. In solchen Fällen ist es notwendig die Korrektur an 2 Stellen durchzuführen.
Die höhe der Osteotomien ist hierbei variierend und ergibt sich aus der Analyse. Diese basiert auf Gelenkorientierung, nicht auf optische Verbiegungen (siehe auch Bild 12) Man spricht von bi- oder multifokale Korrekturen.
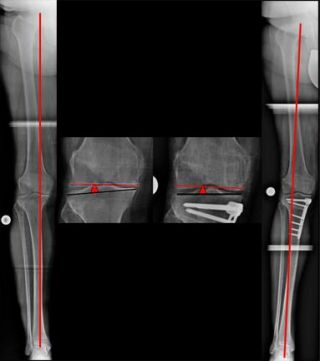
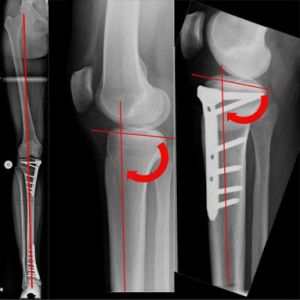
Bifokale kniegelenksnahe Korrektur, zuklappend am Oberschenkel, aufklappend am Unterschenkel, mit erwünschter, angemessener Überkorrektur (Bild 10).
In einem primär ähnlichen Fall ergab die Analyse, dass die Korrektur am Oberschenkel weiter oben erfolgen sollte (Bild 11). Dadurch wurde auch die Orientierung des Hüftgelenkes verbessert.
Das aufklappende Vorgehen am Unterschenkel führt zu einer Straffung des inneren Kniebandes, welches infolge des Knorpelmassenverlustes relativ auslockert.
Darüber hinaus ist Knochenneubildung statt -entnahme an dieser anatomischen Stelle von Bedeutung für eventuell spätere Prothesenversorgungen.
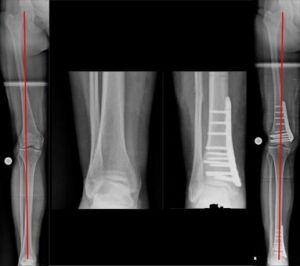
Bifokale, zuklappende, kniegelenksnahe Korrektur bei ausgeprägtem X-Bein ohne Arthrose (Bild 12).
Das zuklappende Verfahren wurde hier gewählt um eine Schädigung des aussen am Knie verlaufenden Fußhebernervs, N. Peroneus, durch Überdehnung vorzubeugen. Dennoch muss in solchen Extremfällen der Nerv von anatomisch vorgegebenen Engpässen befreit werden (Neurolyse).
Trotz zuklappendem Verfahren entsteht keine Verkürzung des Beines. Durch die Begradigung wurde auch die zu weit nach Aussen verlaufende Kniescheibe in Ihre normale Laufbahn gebracht.
Die grüne Linien zeigen die korrekte Ausrichtung der MA und großen Gelenke, trotz radiologisch-optisch verbliebenem „Knick“. Dieser ist klinisch-kosmetisch nicht sichtbar. „88°“ bezeichnet die Neigung der Kniebasislinie.
Gelegentlich sind auch Drehfehler (mit) verantwortlich für Fehlbelastungen des Beines. Sind diese relevant und werden nicht berücksichtigt wird die Behandlung nicht zum erfolg führen. Auch hier ist die Analyse von großer Bedeutung.
Darüber hinaus ist die Festlegung der Lokalisation der Osteotomie wichtig um Nervenschädigungen vorzubeugen. Hieraus resultiert wiederum, dass es nötig sein kann MA (X und O) an unterschiedlichen Stellen auszugleichen.
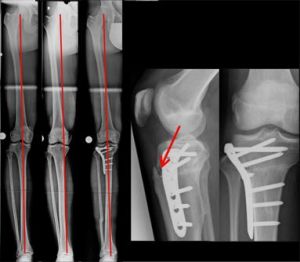
Trifokale Korrektur, aufklappend im oberen Schienbein, drehend im unteren Schien- und Wadenbein, bei O-Bein und Aussendrehfehlstellung des Sprunggelenkes zum Knie. Klinisch äussert diese Fehlstellung sich durch O-Beine mit schielenden Kniescheiben (Bild 13a).
Diese Fehlstellung muss akribisch analysiert werden. Allein schon abgeflachte Füßgewölben (Plattfüsse) können die im folgenden beschriebenen Abweichung vortäuschen. Auch kann der Drehfehler im Oberschenkel liegen. Die Behandlung muss sich dann daran anpassen!
Die Aufnahmen, links, zeigen das O-Bein und den verdrehten Aspekt des Kniegelenkes, wenn der Patient seinen Fuß (normal) nach vorne ausrichtet.
Die Bilder rechts zeigen weiterhin ein O-Bein mit normaler Ausrichtung von Knie und Kniescheibe. Hierfür muss jedoch der Fuß um 30° nach Aussen gedreht werden.
Die Begradigung des O-Beines muss kniegelenksnah erfolgen. Wenn der Drehfehler auch an dieser Stelle ausgeglichen wird ist das Risiko zur Schädigung des Fußhebernervs zu hoch.
Sprunggelenksnah ist dies nicht der Fall. Das Wadenbein muss ebenfalls durchtrennt werden um eine Drehung zu ermöglichen.
Bild 13b zeigt das Ergebnis der Korrektur, bei der auch die Neigung des Schienbeinkopfes nach hinten korrigiert wurde, da gleichzeitig eine Überstreckbarkeit des Kniegelenkes vorlag.
Beispiel einer X-Beinfehlstellung am Oberschenkel mit Aussendrehfehler im Unterschenkel (Bild 14).
In einem anderen Fall lag ein geringfügiger O- und Außendrehfehler vor, der dem Triathlet jedoch nur beim Radfahren Knieschmerzen verursachte, da der Fuß dann durch die Klickpedale geführt und das Knie dadurch nach innen gedreht wird (Bild 15).
Die Empfehlung, Schuh-Cleats nach innen zu drehen, den Fuß dadurch eine Außendrehung zu erlauben, führte nicht zum Erfolg, da dies nicht ausreichend möglich war.
Darüber hinaus setzte die Kniescheibensehne zu weit nach außen an. Dies würde durch eine „normale“, aufklappende Osteotomie eher verstärkt.
Um alle Aspekte in einer Osteotomie zu korrigieren, wurde eine horizontale Osteotomie „hinter“ dem Kniescheibensehnenansatz (roter Pfeil) gewählt, welcher bei der Drehkorrektur mit nach innen gedreht wurde.
Der Zugang mit halber Keilentnahme zur O-Beinkorrektur wurde von außen angelegt. Hierdurch wurde eine notwendige vorbeugende Neurolyse durch den gleichen Hautschnitt ermöglicht.
Bild 15, links: Fuß „normal“ noch vorne, Kniescheibe (= Knie) dann zu weit innengedreht.
Bild 15, 2. Abb. von links: Knie „normal“ nach vorne ausgerichtet, was zu einer Verstärkung der O-Beinfehlstellung führt.
Online Termin buchen
Nutzen Sie unser interaktives Terminbuchungstool um Ihren Termin bei einem zu Ihrem Anliegen passenden Spezialisten zu buchen.
ERGEBNISSE
WAS KANN MAN NACH EINER OSTEOTOMIE ERWARTEN?
Hier muss deutlich unterschieden werden zwischen rein vorbeugende Begradigungen und Korrekturen, die bei bereits vorhandenen Knieschäden durchgeführt werden.
Besteht noch kein Schaden, beabsichtigt die Operation die Herstellung der Normalität. Überkorrekturen sind hier unerwünscht. Es verbleiben keine anatomische Faktoren die zu einer frühzeitigen Kniegelenksarthrose führen.
Liegt eine Schädigung bereits vor, geht es auch darum diese irreversibel geschädigte Strukturen zu entlasten. Ziel der Maßnahme ist ein Stoppen oder Entschleunigen der fortschreitenden (Bein ist aus dem Lot) Arthrose.
Was sagt der Patient?
„Ich habe keine Arthroseschmerzen mehr, die Schmerzen, die ich früher hatte, sind weg“
Was sagt der Arzt ?
„Rückkehr zu alten Sportarten ist häufig möglich, wenn auch nicht unbedingt empfehlenswert“
Was sagt die Wissenschaft ?
Sie definiert die „Überlebensrate“ einer Osteotomie als Zeit zwischen Osteotomie und, dann doch, Prothese. Die Wissenschaft berücksichtigt hier leider ungenügend das Ausmaß der Schäden zum Zeitpunkt der Korrektur. Auch gibt es kaum Studien die nachgehen warum (sh. „Was kommt danach?“) eine Osteotomie nicht mehr „funktioniert“.
Dennoch:
Niinimäki et al. (JBJS, Vol. 94-B 2012), n = 3195
In dieser Studie wurden 3195 Patienten fünf und 10 Jahre nach der Osteotomie gefragt ob Sie noch keinen Gelenkersatz hatten.
Das Ergebnis (Überlebensrate der Osteotomie):
- Nach 5 Jahren: 89 %
- Nach 10 Jahren: 73 %
Gelenkersatz verhilft vielen Menschen zu alter Lebensqualität, aber auch Prothesen sind endlich. Sie können in der Regel, wenn nötig auch mehrfach, gewechselt werden. Diese Eingriffe werden dann aber schon invasiver. Die dritte Prothese muss dabei nicht besser und länger funktionieren als die erste….
Insbesondere bei jüngeren Patienten, ist es daher wichtig sparsam mit eigenen Ressourcen umzugehen und so den Zeitpunkt zu dem dann doch der Ersatz kommt relevant nach hinten zu verschieben.
Im Übrigen haben auch ältere Patienten das Recht mit dem eigenen Knie Ihre Lebensqualität zu erhalten.
Patienten erhoffen sich häufig die Versorgung mit einer Teilprothese, wenn irgendwann die Osteotomie nicht mehr funktioniert.
In Fachkreisen herrscht die vorwiegende Meinung, dass nach einer erwünschten, angemessenen Überkorrektur des Schienbeinkopfes bei medialer Kniearthrose nur die Versorgung mit einer Totalendoprothese in Frage kommt.
Keine dieser Erwartungen/Annahmen hat allgemeine Gültigkeit.
Wenn nach vorausgegangener Osteotomie neuer Leidensdruck entsteht, muss jeder einzelne Fall erneut analysiert werden um individuelle Lösungswege zu finden.
Warum „funktioniert“ das umgestellte Knie nicht mehr? Wie sind die geänderte anatomische Gegebenheiten?
Als Erstes ist zu klären ob die Arthrose über Jahre, seit der Osteotomie, soweit fortgeschritten ist, dass nun auch das zweite Kompartiment relevant betroffen ist. Dann ist die Versorgung mit einer Totalendoprothese tatsächlich notwendig.
Ist am Beispiel der medialen Gonarthrose das laterale Kompartiment noch gesund, ergeben sich alternative Möglichkeiten:
- Es wurde zu wenig korrigiert: Eine erneute Osteotomie ist möglich. Hat der Patient das Vertrauen in dieser Methode verloren, bleibt die Möglichkeit der Versorgung mit einer Teilprothese, sofern keine systemspezifische Kontraindikationen bestehen (Bild 16: Unzureichende Korrekturosteotomie und erneute Osteotomie).
- Es wurde zu viel korrigiert: wenn der enge Zielkorridor (2-4° X-Bein) überschritten wurde, kann dies zu X-Beinschmerzen (sh. Symptome) führen. Darüberhinaus ist eine solche, unerwünschte Überkorrektur häufig kosmetisch nicht akzeptabel. In weniger als 1% der Fälle kommen solche unerwünschte Überkorrekturen vor. Die teilweise Rücknahme dieser Korrekturen führten zu hoher Zufriedenheit.
Bild 17: Durch die erste Operation wurde eine unerwünschte Überkorrektur (Mitte) erreicht. Ein solches Ergebnis führt zu einer übermäßigen Belastung des „gesunden“ Partners und X-Beintypische, neue Beschwerden.
Es ist darüber hinaus auch kosmetisch nicht akzeptabel. Rechts wird die Reduktion der unerwünschten auf eine erwünschte Überkorrektur gezeigt.
- Die Möglichkeit ein umgestelltes Knie mit einer medialen Teilprothese (Schlitten) zu versorgen ergibt sich aus dem Verlauf der Kniebasislinie. Hierzu wird der innenseitige Winkel zwischen Schienbeingelenkfläche und Schienbeinlängsachse gemessen. In der Regel sollte dieser 90° nicht überschreiten (= parallel zum Boden). Bezogen auf die MA sollte diese keine X-Stellung ergeben. Wenn beides gegeben ist kann die primäre Versorgung mit einer Schlittenprothese weiter geprüft werden. Diese Faktoren entscheiden über die physiologische Belastung des Implantates und sind entscheidend für die Haltbarkeit.
- Um eine adäquate Korrektur per Osteotomie zu erreichen wird der Kniebasiswinkel häufig die 90° überschreiten müssen. Sind sonstige Voraussetzungen zur Implantation einer Schlittenprothese gegeben, ist dies nur möglich wenn vorher die Korrektur des Schienbeines mit einem vorbereitenden Eingriff zurückgenommen wird.
Insbesondere die letztgenannte Möglichkeit ist aufwändig für den Patient. Sind jedoch die Voraussetzungen gegeben. wird der Zeitpunkt zur eventuellen Versorgung mit einer Vollprothese nochmals erheblich verschoben, was insbesondere bei jungen Patienten von großer Bedeutung ist.
Erst nach gewissenhafter Prüfung dieser Optionen, und ihre Diskussion der Optionen mit dem Patienten, ist die Versorgung mit einer Totalendoprothese gerechtfertigt. Selbstverständlich trifft der aufgeklärte Patient die letzte Entscheidung.
Die Implantation einer Vollprothese nach vorausgegangener Osteotomie kann technisch anspruchsvoll sein. In erfahrener Hand wird Funktion und Haltbarkeit, im Vergleich zur primären Implantation eines künstlichen Gelenkes jedoch nicht kompromittiert.
Unsere Spezialisten für Achskorrekturen


Anamnesebogen
Gerne können Sie sich vor Ihrem Termin unseren Anamnesebogen herunterladen und vorab Zuhause und in Ruhe ausfüllen. Bitte denken Sie bei Ihrem Erstbesuch sowohl an den ausgefüllten Bogen als auch Ihre Krankenversichertenkarte.