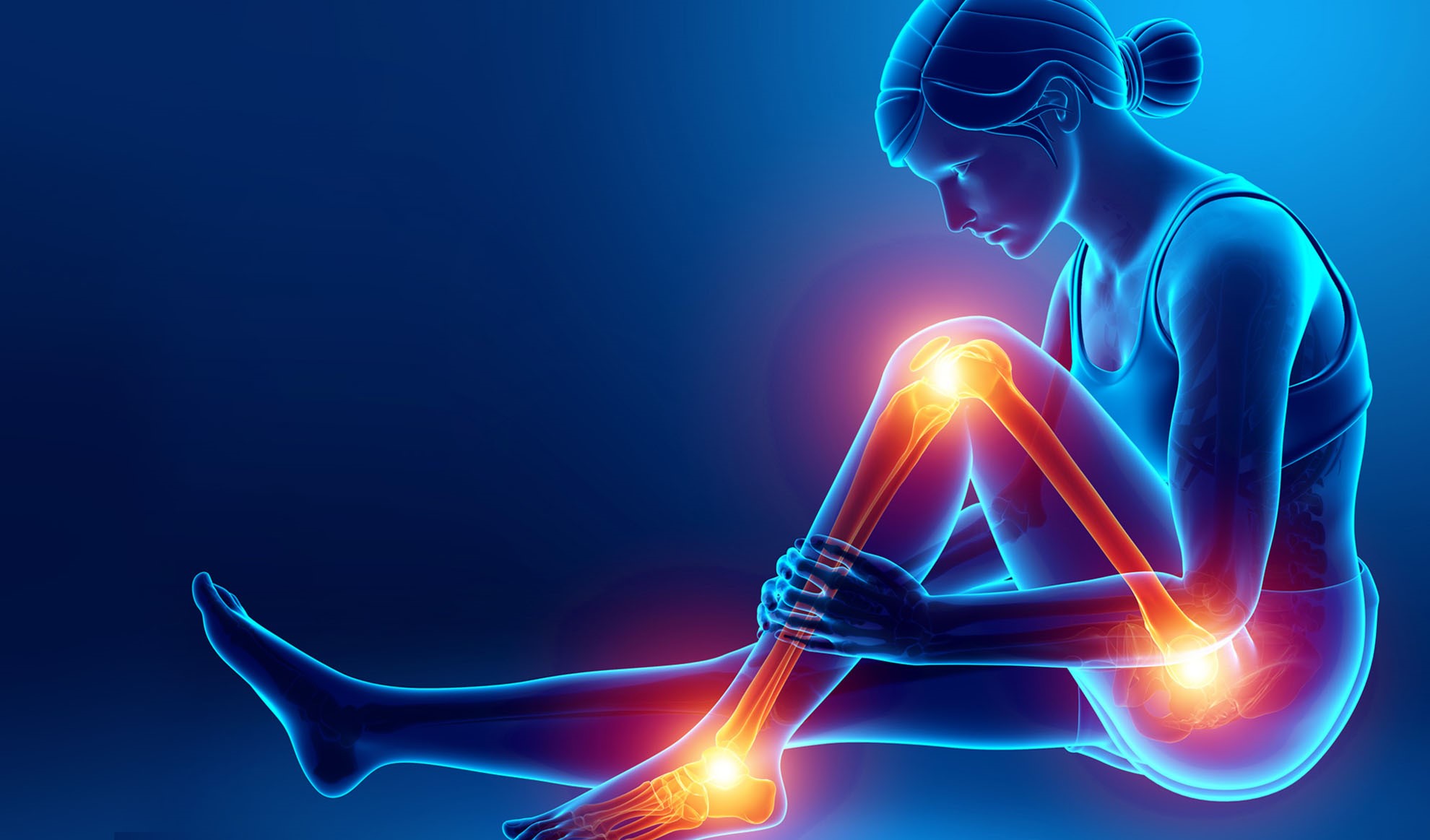
Was ist Arthrose?
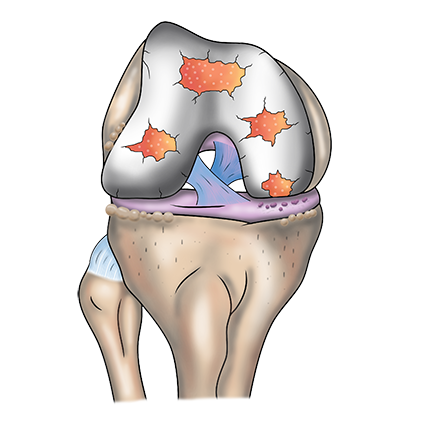
Das Wort Arthrose setzt sich zusammen aus dem altgriechischen „arthron“ für Gelenk „iasis“ für Krankheit, krankhafter Zustand. Man versteht darunter eine Gelenkabnutzung oder einen Knorpelverschleiß. Der Knorpel fungiert in den Gelenken als Schutzschicht, welche eine schmerzfreie und flüssige Beweglichkeit erlaubt. Kommt es zur degenerativen Schädigung der Knorpelschicht bzw. zur Abnahme der Knorpeldicke, spricht man von Arthrose.
Verschiedenste Faktoren können die Entstehung von Arthrose verursachen bzw. begünstigen. Am Anfang steht eine Fehl- oder Überbelastung des entsprechenden Gelenks.
Wird der Gelenkknorpel stärker belastet als die individuelle Belastbarkeit es zulässt, erhöht sich das Risiko im Verlauf des Lebens unter Arthrose zu leiden.
Der hyaline Gelenkknorpel besitzt eine sehr eingeschränkte Regenerationskapazität. Knorpelschäden heilen nicht aus. Einmal geschädigter Gelenkknorpel reibt sich auf. Es entstehen oberflächliche Risse.
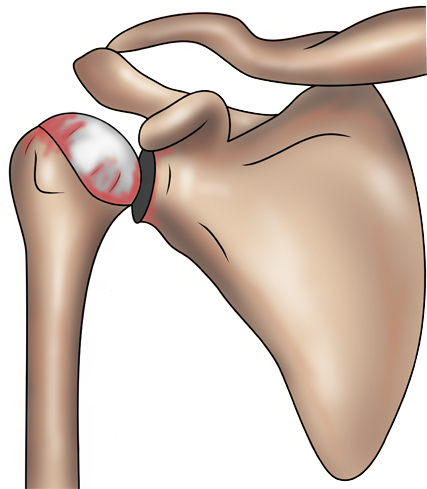
Im Verlauf entwickeln sich Defekte, welche bis in die Tiefe reichen.
Da der einmal in Gang gesetzte Prozess unbehandelt unaufhaltsam fortschreitet, kommt es in der Folge zu einer völligen Auflösung der Knorpelschicht und zur Umbildung des darunter liegenden Knochens. Die dadurch bedingten entzündlichen Prozesse führen zu Veränderungen der das Gelenk auskleidenden Schleimhaut. Es entsteht ein Reizzustand (aktivierte Arthrose).
Diese Umbauvorgänge gehen in der Regel mit einer sichtbaren Deformierung des Gelenks, starken Schmerzen und einer zunehmenden Einschränkung der Gelenkbeweglichkeit bis hin zur totalen Einsteifung einher.
Das Risiko eine Arthrose zu bekommen, steigt mit dem Lebensalter an.
Zunehmend entwickeln sich aufgrund der veränderten Lebensweise auch schon bei jungen und sehr jungen Menschen arthrotische Veränderungen in den Gelenken.
Behandlungsablauf - Arthrose
Online Termin buchen
Nutzen Sie unser interaktives Terminbuchungstool um Ihren Termin bei einem zu Ihrem Anliegen passenden Spezialisten zu buchen.
Unsere Arthrosespezialisten








Anamnesebogen
Gerne können Sie sich vor Ihrem Termin unseren Anamnesebogen herunterladen und vorab Zuhause und in Ruhe ausfüllen. Bitte denken Sie bei Ihrem Erstbesuch sowohl an den ausgefüllten Bogen als auch Ihre Krankenversichertenkarte.